Інфекції шкіри та м’яких тканин у ін’єкційних наркоманів – симптоми та лікування

Зміст
- Причини інфекцій шкіри в наркоманів
- Гнійні ускладнення в ін’єкційних наркоманів
- Поширеність
- Клінічні особливості
- Постін’єкційний абсцес у наркоманів
- Флегмона в ін’єкційних наркоманів
- Профілактика абсцесів у ін’єкційних наркоманів
- Перша медична допомога при захворюваннях вен у наркозалежних
- Висновки та рекомендації
- Джерела
Бактеріальні інфекції шкіри та м’яких тканин є частим ускладненням внутрішньовенного вживання наркотиків. Такий високий показник зумовлений такими чинниками:
- Введення наркотичних препаратів у глибокі шари шкіри та нижчі тканини
- Витікання наркотиків із вен під час ін’єкції (екстравазація)
- Відмирання тканин (некроз) у місцях ін’єкцій через токсичні речовини у складі наркотиків
- Підвищена кількість бактерій на поверхні шкіри або на ін’єкційних голках.
Причини інфекцій шкіри в наркоманів
Провідною причиною смертності ін’єкційних наркоманів є розвиток великих гнійних процесів м’яких тканин.
Найчастішими місцями локалізації вогнищ гнійних захворювань м’яких тканин у наркоманів є зони частих ін’єкцій наркотиків:
- область паху,
- проекції пахвових вен
- підшкірні вени верхніх кінцівок.
Інфекційні ускладнення в ін’єкційних наркоманів зумовлені не самими наркотиками, а умовами, в яких вони вводяться, або формою введення.
Наркотики зазвичай продаються у вигляді порошку і нерідко бувають частково фальсифіковані – містять хінін, тальк, глюкозу, крейду.
Наркомани розводять наркотики будь-якою наявною під рукою водою, іноді навіть слиною в кришці від пляшки, потім фільтрують через вату або марлю і вводять собі туберкуліновими або інсуліновими шприцами внутрішньовенно або підшкірно.
Після хірургічного втручання в ін’єкційних наркоманів відзначається тривале загоєння ран, або розвивається генералізований сепсис.
Також внутрішньовенні наркомани схильні до широкого спектра потенційно небезпечних для життя інфекцій, включно з рідкісними інфекціями, як-от рановий ботулізм, шкірна форма сибірської виразки.
Гнійні ускладнення в ін’єкційних наркоманів
- Абсцеси, абсцеси постін’єкційні
Абсцеси являють собою місцеве інфікування і подальше скупчення гною в тканинах. Зазвичай вони викликаються інфекцією, спричиненою S. aureus, але в наркоманів вони інколи містять суміш аеробних бактерій (бактерій, що потребують кисню) та анаеробних бактерій (бактерій, що не потребують кисню). Це так звані змішані абсцеси, відмітною ознакою яких є неприємний запах виділень із рани.
- Шкірні виразки
На шкірі часто трапляються у наркоманів, які вживають наркотики внутрішньовенно. Як правило, вони неглибокі, але мають тверді краї. Вважається, що виразки виникають унаслідок поєднання шкідливої дії наркотичних речовин та інфекції. Вони можуть зажити за хорошого догляду за раною та перорального прийому антибіотиків, але іноді потрібна пересадка шкіри.
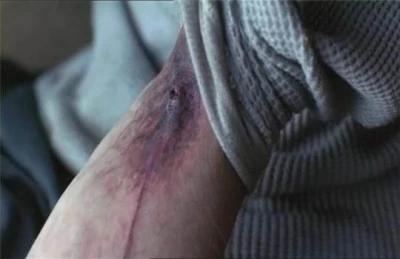

Шкірна виразка і паравазальне запалення, джерело https://dermnetnz.org/
- Некротизуючий фасциїт
Некротизуючий фасциїт є рідкісним, але небезпечним для життя ускладненням внутрішньовенного введення наркотиків. У наркоманів найчастіше вражає місце ін’єкції на лівій руці.
Некротизуючий фасциїт– це інфекційне запалення підшкірної та глибокої фасції й навколишніх тканин. Уражена ділянка дуже болюча, загальний стан пацієнта важкий, можливий розвиток септичного шоку. Характерною особливістю є крепітація: це потріскування, відчуття ударів під шкірою через скупчення газу в м’яких тканинах.
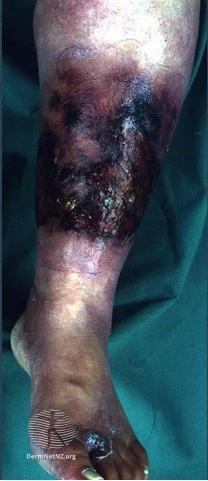

Некротизуючий фасциїт, джерело https://dermnetnz.org/
- Септичний тромбофлебіт
Септичний тромбофлебіт являє собою інфікований згусток крові у вені, який може бути небезпечним для життя. Наслідки септичного тромбофлебіту можуть включати:
- Запалення і подальше запустіння ураженої вени
- Септичні тромби в кровоносних судинах легень (ТЕЛА або легенева емболія)
- Генералізація інфекції з током крові (септицемія) або розвиток сепсису.
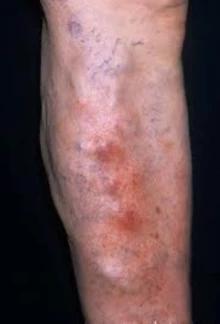

Тромбофлебіт поверхневих вен
Інші інфекційні ускладнення в ін’єкційних наркоманів
Набагато рідкісні інфекційні ускладнення внутрішньовенного вживання наркотиків включають:
- Ботулізм, спричинений токсином Clostridium botulinum, із прогресуючим паралічем черепних нервів.
- Правець, спричинений Clostridium tetani , що призводить до судом і м’язових спазмів.
- Генералізована кандидозна (грибкова) інфекція
- Септичний ендокардит
- ВІЛ-інфекція та СНІД.
- Вірусні гепатити.
Поширеність
Загалом, за даними різних досліджень, близько 81,2% споживачів ін’єкційних наркотиків повідомили, що у них коли-небудь були рани, пов’язані з ін’єкцією.
А 91% з них повідомили про те, що вони самостійно лікували свої рани і не зверталися по медичну допомогу.
Клінічні особливості
Хоча шкірні інфекції зазвичай проявляються у вигляді ділянок почервоніння, місцевого підвищення температури і болючості (запалення), зовнішній вигляд в осіб, які вживають наркотики внутрішньовенно, часто нетиповий.
Це пов’язано з тим, що шкіра, венозна і лімфатична системи ушкоджуються під час частого проникнення через шкіру і подальшого уповільненого інфікування.
У багатьох пацієнтів, які вживають ін’єкційні наркотики, гнійний процес протікає на тлі нормальної температури тіла і без звичайних місцевих ознак запалення.
Типовими є різноманітність клінічних проявів гнійних процесів у тканинах, їхній специфічний зовнішній вигляд. Місцеві прояви гнійної інфекції залежать від виду наркотику, а також від наявності мимовільно розкритих гнійних вогнищ і хронічних вогнищ інфекції на шкірі та в підшкірній клітковині.
Типовим є поєднання загальних симптомів запалення на шкірі з проявами абстинентного синдрому або наркотичним сп’янінням
Ознаками хронічного запалення у наркоманів є
- Набряк через закриття лімфатичних судин (лімфедема)
- Збільшення і припухлість регіонарних лімфатичних вузлів.
- Темна пігментація шкіри на уражених ділянках.
- Рубцювання на місцях запалення.
Лихоманка (підвищення температури тіла) може бути клінічною ознакою, але може й бути відсутньою через зниження загальної реактивності організму.
Інфекції зазвичай вражають руки або ноги, оскільки саме в ці місця найчастіше роблять ін’єкції.
Можуть бути уражені незвичні місця (наприклад, живіт, спина, пах, мошонка і шия) через ін’єкції в яремну (шию) або стегнову (пахову) вену.
Постін’єкційний абсцес у наркоманів
Абсцес (МКХ 10, L02.9) є локалізованим запальним процесом, за якого лейкоцити скупчуються в місці інфекції в дермі та/або підшкірній клітковині, утворюючи скупчення
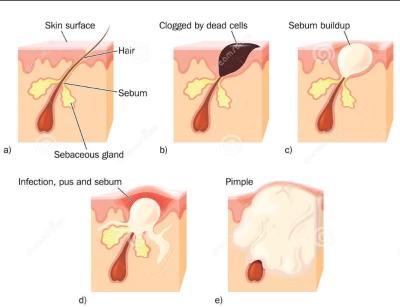

Етапи розвитку абсцесу
Причини абсцесів у наркозалежних
- Інфікована поверхня шкіри в місці ін’єкції
- Повторне використання шприців для ін’єкцій
- Використання інфікованих шприців
- Знаходження збудника в самій наркотичній речовині
- Проколювання голкою кровоносної судини та інфікування гематоми, що утворилася
- Введення в підшкірну клітковину погано очищеного розчину наркотику з “чужорідними добавками” (нерозчинні залишки таблеток, домішки інших ліків, попіл, сода, пил, крейда тощо).
Як виглядає абсцес у наркоманів
Ураження розвиваються протягом кількох днів до 1-2 тижнів.
У своєму розвитку абсцес проходить кілька етапів
Етап 1
У місці ін’єкції утворюється невеликий піднятий горбок на шкірі та відзначається місцеве почервоніння, з’являється локальна болючість
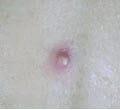

Горбок на шкірі та невелика гіперемія
Етап 2
У міру розвитку інфекції почервоніння збільшується в розмірі, стає більшим і набуває круглої або овальної форми. Також прогресує набряк тканин і біль стає більш вираженим. У центрі абсцесу починає формуватися гній.
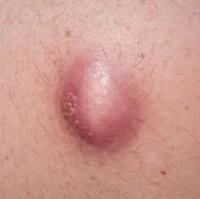

Утворення гною в порожнині абсцесу
Етап 3
Потім починається продукція гною – центр вогнища починає жовтіти, розм’якшується, але болючість і набряк зберігаються, іноді з’являється відчуття розпирання в ураженій ділянці.
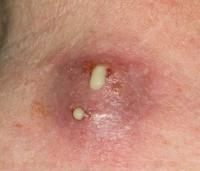

Розтин абсцесу і вихід гною назовні
Етап 4
Тканини, що оточують абсцес, починають відмирати, відбувається некроз навколишніх тканин. Шкіра стає темно-червоною, з часом стає пурпуровою, зеленою і навіть чорною в міру розпаду тканини.
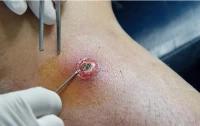

Некроз тканин у центрі абсцесу
На кінцевому етапі свого розвитку, за відсутності лікування, абсцес шкіри найчастіше мимовільно розкривається, гній витікає в зовнішнє середовище. Це знижує болючість і набряк, покращує загальний стан пацієнта.
Місцеві симптоми абсцесу
Більшість симптомів виникає саме в ділянці, де було введено наркотичну речовину, і такими симптомами є:
- місцеве почервоніння
- припухлість і набряк
- локальне підвищення температура (місце інфікування гарячіше на дотик)
- локальний свербіж шкіри
- утворення порожнини і витікання гною після мимовільного розтину абсцесу
Всмоктування в кров токсичних продуктів розпаду тканин (гною) викликає загальні симптоми абсцесу, такі як:
- Озноб
- Почастішання пульсу
- Жар
- Збільшення лімфатичних вузлів
Лікування абсцесів
Лікування абсцесу залежно від стадії та симптомів.
| Симптомы | Лечение |
|---|---|
| – Незначительное покраснение и припухлость сразу после инъекции – Нет воспалительного бугорка |
Возможно, это не абсцесс. Необходимо наблюдение за состоянием тканей и общим состоянием пациента |
| – Место инъекции ярко-красное и приподнятое – Область опухла, чешется или болит |
Внимательно следить за любыми изменениями в состоянии пациента, можно обратиться за медицинской помощью. Может быть назначено местное лечение с использованием мазей с антибиотиком. |
| – Абсцесс больше 2 сантиметров в диаметре и увеличивается – Место инъекции красное, горячее и очень болезненное |
Необходимо хирургическое лечение абсцесса. Возможны вскрытие и дренирование абсцесса, чтобы предотвратить ухудшение и распространение инфекции, пероральный прием антибиотиков. |
| – Озноб, лихорадка или увеличение лимфатических узлов – Конечность становится бледной или синей |
Срочная госпитализация в хирургическое отделение, вскрытие абсцесса и парентеральное назначение антибиотиков |
Стандартне лікування постін’єкційних абсцесів включає в себе розтин і дренування абсцесу.
Після дренування абсцесу зазвичай призначають антибіотики для боротьби з інфекцією, яка могла поширитися на інші ділянки тіла.
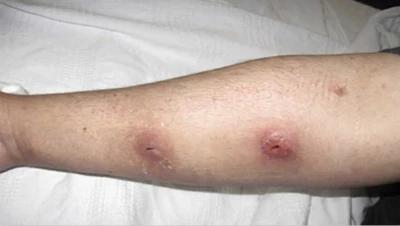

Місця розтину абсцесів після хірургічної обробки
Ускладнення постін’єкційних абсцесів
Ускладнення, які можуть супроводжувати героїнові абсцеси, включають:
- Сепсис або септичний шок
- Ендокардит (запалення внутрішньої оболонки серця і клапанів).
- Хронічні абсцеси: Ці абсцеси виникають навколо місць ін’єкцій і продовжують з’являтися доти, доки людина продовжує внутрішньовенне вживання наркотиків.
- Гангрена. Невилікувані абсцеси можуть спричинити некроз або відмирання тканин, що може поширитися на інші частини тіла.
- Ампутація. Важка гангрена кінцівки може призвести до загибелі м’язової та кісткової тканини до такої міри, що ампутація є найкращим способом зупинити поширення інфекції.
- Остеомієліт. коли інфекція від героїнового абсцесу або виразки поширюється на кістку, може статися гнійне ураження кістки. Цей стан майже завжди вимагає хірургічного втручання, включно із санацією місця запалення або ампутацією.
Флегмона в ін’єкційних наркоманів
Флегмона – це поширена бактеріальна інфекція шкіри нижніх шарів дерми та підшкірної клітковини. Це призводить до локалізованої ділянки червоної, болючої, опухлої шкіри та системних симптомів. За відсутності лікування целюліт може бути небезпечним для життя.
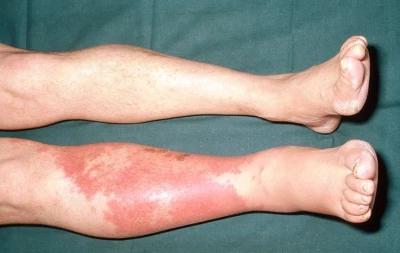

Флегмона правої гомілки. джерело https://www.babylonhealth.com/
Причини
Найпоширенішими бактеріями, що викликають флегмону, є Streptococcus pyogenes (70% випадків) і Staphylococcus aureus (близько 30%). До рідкісних збудників флегмони належать:
- Pseudomonas aeruginosa, зазвичай у колотих ранах стопи або руки
- Haemophilus influenzae у дітей
- Анаероби, Eikenella, Streptococcus viridans, спричинені укусом людини
- Pasteurella multocida, спричинена укусом кішки або собаки
- Aeromonas hydrophila внаслідок контакту з прісною або солоною водою, наприклад, після укусів п’явок.
- Erysipelothrix (еризипелоїд), захворювання м’ясників.
Симптоми флегмони
- Флегмона у наркоманів частіше розвивається на кінцівках.
- Зазвичай має односторонній характер ураження
- Може бути самостійним захворюванням або ускладненням основного захворювання.
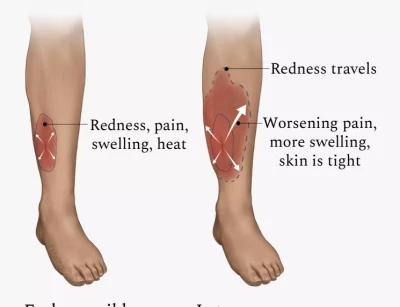

Схема поширення болю та гіперемії при флегмоні кінцівки
Першою ознакою флегмони часто є погане самопочуття, лихоманка, озноб і тремтіння (озноб). Це відбувається через проникнення бактерій у кровотік (бактеріємія).
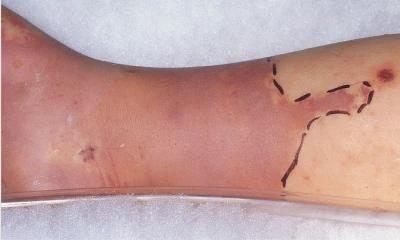

Лікар позначив межу флегмони ручкою, щоб було легше виявити поширення або регрес процесу, джерело https://www.msdmanuals.com
За системними симптомами незабаром приєднуються симптоми локальної ділянки хворобливої, червоної (гіперемованої) і опухлої шкіри. Інші ознаки флегмони включають:
- Шкіра з ямочками або симптом лимонної скоринки.
- Локальне підвищення температури тканин
- Утворення пухирів на шкірі
- Ерозії та виразки шкіри в місці ураження
- Лімфангіт і місцева лімфаденопатія
- Флегмона може бути пов’язана з лімфангітом і лімфаденітом, які спричиняються бактеріями в лімфатичних судинах і регіонарних лімфатичних вузлах.


Флегмона, що супроводжується лімфангітом, джерело https://www.msdmanuals.com
Ознакою лімфангіту є червона лінія, що проходить від місця інфекції до прилеглих болючих, опухлих лімфатичних вузлів.
Діагностика флегмони
Діагноз флегмони насамперед ґрунтується на клінічних ознаках, включно з фізикальним обстеженням пацієнта. Дослідження можуть виявити:
- Лейкоцитоз (підвищена кількість лейкоцитів у загальному аналізі крові).
- Підвищений С-реактивний білок (СРБ).
- Визначення збудника в культурі крові або відокремлюваного з пустул, кірок, ерозій або ран (бакпосів).
- Рентген грудної клітки при серцевій недостатності або пневмонії.
- Ультразвукова доплерографія для пошуку тромбів (тромбоз глибоких вен кінцівок) за характерних ознак
- МРТ ураженої ділянки при некротичному фасциїті.
Диференціальна діагностика флегмони і тромбозу глибоких вен
| Ознаки | Флегмона | Тромбоз глибоких вен |
|---|---|---|
| Місцева температура шкіри над вогнищем | Висока | Нормальна чи низька |
| Колір шкірних покривів у місці поразки | Червоний | Нормальний чи синюшний |
| Поверхня шкіри над осередком ураження | Симптом лимонної скоринки | Гладка шкіра без змін |
| Наявність лімфангіту та місцевої лімфаденопатії | Часто | Не відзначається |
Ускладнення флегмони
Важкий целюліт або целюліт, що швидко прогресує, може призвести до ускладнень, які потребують негайного лікування:
Некротизуючий фасциїт (більш серйозна інфекція м’яких тканин, проявляється сильним болем, блідістю шкіри, втратою чутливості, виразкою і некрозом.
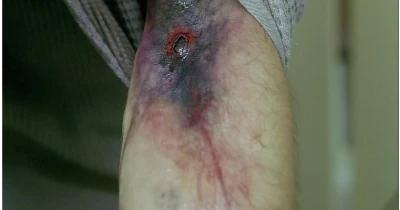

Некротизуючий фасциїт, кадр із фільму “Реквієм за мрією”
- Газова гангрена.
- Важкий сепсис (зараження крові).
- Інфекція інших органів, наприклад пневмонія, остеомієліт, менінгіт
- Ендокардит (інфекція серцевого клапана).
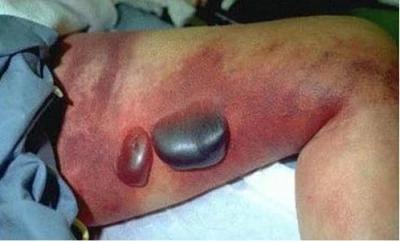

Рання газова гангрена лівого стегна
Сепсис розпізнається за вкрай високою лихоманкою, нездужанням, втратою апетиту, нудотою, млявістю, головним болем, болем у м’язах і суглобах.
Серйозна інфекція призводить до гіпотонії (зниженого кров’яного тиску, колапсу), зменшення капілярного кровообігу, серцевої недостатності, діареї, шлунково-кишкової кровотечі, ниркової недостатності та втрати свідомості.
Лікування флегмони
- Хворому слід дати спокій і підняти уражену кінцівку. Край залученої ділянки набряку має бути позначений для спостереження за прогресуванням/ регресом інфекції на навколишні тканини.
- Визначення мікроорганізмів і їхньої чутливості до антибіотиків необхідне для вибору відповідної системної антибіотикотерапії.
Лікування гнійних шкірних інфекцій стає дедалі складнішим через зростання кількості стійких до пеніциліну Staphylococcus aureus (MRSA) і стійких до макролідів або еритроміцину Streptococcus pyogenes.
Лікування неускладненої флегмони
Якщо немає ознак системного захворювання або великого локального ураження тканин, пацієнтів можна лікувати пероральними антибіотиками в домашніх умовах протягом щонайменше 5-10 днів.
У деяких випадках приймання антибіотиків продовжують доти, доки не зникнуть усі ознаки інфекції (почервоніння, біль і набряк), іноді протягом кількох місяців. Лікування також має включати:
- Нестероїдні протизапальні препарати для зменшення болю
- Адекватне споживання води/рідини або внутрішньовенні інфузії.
- Лікування супутніх захворювань шкіри, таких як венозна екзема або епідермофітія стоп.
Лікування флегмони при системних захворюваннях
Вибір антибіотиків залежить від місцевих протоколів, заснованих на переважаючих організмах і характері їхньої резистентності.
- Часто вибирають антибіотики на основі пеніциліну.
- моксицилін і клавуланова кислота забезпечують широкий спектр дії.
- Також широко використовуються цефалоспорини (наприклад, цефтриаксон, цефотаксим або цефазолін).
- Кліндаміцин, доксициклін і ванкоміцин застосовують пацієнтам з алергією на пеніцилін або цефалоспорини чи при підозрі на інфекцію метицилін резистентним золотистим стафілококом.
Лікування може бути переключено на пероральне приймання антибіотиків, після зниження температури тіла, зниження ознак місцевого запалення і рівня С-реактивного білка (СРБ).
Профілактика абсцесів у ін’єкційних наркоманів
- дотримання гігієнічних норм – чистота рук, тіла;
- використання стерильних шприців для ін’єкцій
- використання максимально відфільтрованої, без домішок речовини для ін’єкцій
- обробка серветкою зі спиртом або іншим антисептиком місця уколу – до і після ін’єкції;
- чергування місць ін’єкцій на тілі;
- не можна готувати розчин наркотику для внутрішньовенного введення з таблеток.
Перша медична допомога при захворюваннях вен у наркозалежних
У кишені ін’єкційного наркомана (крім чистих шприців і голок) бажано мати:
- бинт (для перев’язок);
- вата (для виготовлення ватних фільтрів і фільтрації речовини);
- джгут
- мазь з антибіотиком (для профілактики та лікування абсцесів)
- перекис водню (для зупинки кровотеч і первинної обробки рани);
- хлоргексидин (антисептик);


Типові місця внутрішньовенних ін’єкцій
Якщо частину наркотику “задули” (ввели повз вену), необхідно:
- Накласти на місце “задуву” тугу пов’язку, попередньо обробивши це місце троксевазином (пов’язку накладають на 1 годину).
- Через 1 годину на місце травми нанести йодну сітку (спиртовим розчином йоду малюється сітка над місцем ураження).
- Інфікування місця “задуву” може призвести до абсцесу.
- Тому, якщо на місці “задуву” утворилися припухлість, почервоніння, набряк, які супроводжуються болем і тривають понад дві доби, – звернутися до лікаря!
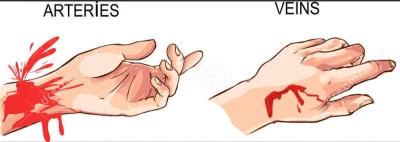

Потрапляння в артерію. Артеріальна кровотеча.
- У разі пошкодження артерій необхідно негайно викликати “швидку допомогу”!
- Підняти частину тіла з ушкодженою ділянкою.
- Притиснути судину, що кровоточить, вище місця кровотечі на 10-15 хвилин.
- На місце кровотечі накласти стерильну пов’язку.
- Накласти джгут або обмотати ділянку кінцівки рушником (марлею) вище місця кровотечі, зробивши 2-3 оберти навколо кінцівки.
- Якщо спеціального джгута під рукою немає, можна спорудити джгут-закрутку.
- Залишити записку із зазначенням часу накладення джгута. Джгут може перебувати на кінцівці не більше 1 години влітку і 30 хвилин узимку!
- У випадках посиніння та набряку кінцівки (у разі неправильного накладення джгута) слід заново накласти джгут.
- Накласти стерильну пов’язку на рану.
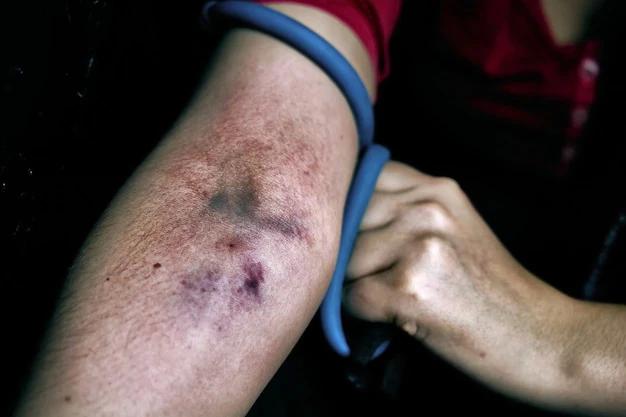
Тромбофлебіт нижніх кінцівок у наркозалежних – застій крові в нижніх кінцівках унаслідок звуження просвіту вен (варикозне розширення вен).
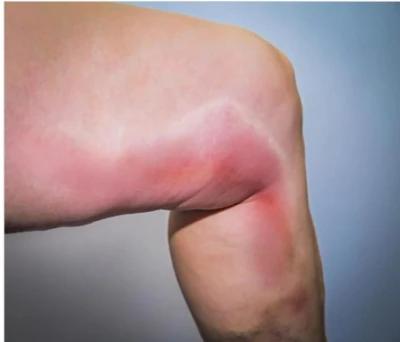

Локальне почервоніння при поверхневому тромбофлебіті
Симптоми:
- ущільнення по ходу вени,
- припухлість кінцівки,
- набряк, посиніння,
- болі по ходу вени і під час ходьби.
Необхідне призначення антикоагулянтів (препарати, що розріджують кров), антибіотиків (профілактика і лікування інфекційних ускладнень), компресійного трикотажу (носіння спеціальних панчіх). Це може зробити тільки лікар. За всіх захворювань вен звернення до лікаря обов’язкове!
Висновки та рекомендації
- Близько 90 % ін’єкційних наркоманів стикаються зі шкірними інфекціями, які призводять до утворення абсцесів, флегмон, остеомієліту, розвитку сепсису.
- Клінічні прояви гнійно-септичних постін’єкційних ускладнень м’яких тканин у наркоманів мають свої особливості, часто протікають без класичних симптомів.
- У комплексному лікуванні гнійно-запальних захворювань м’яких тканин у наркоманів застосовують агресивно-радикальну хірургічну обробку гнійного вогнища, іноді з подальшою шкірною пластикою.
- Післяопераційні рани заживають у наркоманів довго, можлива хронізація процесу.
- Єдина розумна альтернатива – припинити вживання ін’єкційних наркотиків і наркотиків взагалі.
Джерела
- Injection Drug Use, https://www.msdmanuals.com/home/special-subjects/recreational-drugs-and-intoxicants/injection-drug-use
- Профилактика и заболеваниями инъекционных Руководство, разработанное ECDC и EMCDDA Профилактика и контроль за инфекционными заболеваниями среди потребителей инъекционных наркотиков, https://www.emcdda.europa.eu/system/files/publications/638/ECDC_EMCDDA_Guidance_RU.pdf
- Cellulitis and skin abscess: Epidemiology, microbiology, clinical manifestations, and diagnosis, источник
- World Society of Emergency Surgery (WSES) guidelines for management of skin and soft tissue infections, https://pubmed.ncbi.nlm.nih.gov/25422671/
- Некротизирующий фасциит — ургентное состояние в медицине, https://health-ua.com/article/5906-nekrotiziruyushij-fastciit–urgentnoe-sostoyanie-v-meditcine-chtoby-postavi
- Лайфхаки для потребителей: ВЕНЫ и уход за ними, https://aph.org.ua/en/home
- Зображення, https://dermnetnz.org/

